Definiţie. Insuficienţa paratiroidiană sau hipoparatiroidismul reprezintă o situaţie patologică
determinată de hipofuncţia glandelor paratiroide și este caracterizată de hipocalcemie asociată cu
valori ale parathormonului (PTH) scăzute sau la limita inferioară a normalului (hipocalcemie cu PTH
inadecvat scăzut) .
Epidemiologie. Hipoparatiroidismul este rar întâlnit în practica clinică curentă, fiind încadrat în rândul
bolilor „orfane‟ de către Comisia europeană (www.ema.europa.eu/ema/index.jsp). În ceea ce privește
prevalența exactă a bolii, există foarte puține date publicate.
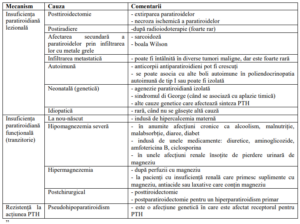
Etiologie
Cea mai frecventă cauză a hipoparatiroidismului la adulți o constituie lezarea sau îndepărtarea
chirugicală a glandelor paratiroide în cursul unei operaţii pe tiroidă. Hipoparatiroidismul tranzitor după
intervențiile chirurgicale pe tiroidă este relativ frecvent, însă insuficiența paratiroidiană cronică parțială
sau totală este destul de rar întâlnită. Incidența insuficienței paratiroidiene postoperatorii variază foarte
mult de la un centru la altul, fiind influențată de experiența chirurgului și de tipul intervenției
chirurgicale. În centre cu experiență în chirurgia tiroidei, insuficiența paratiroidiană cronică a fost
raportată la 0,9-1,6% dintre cazuri. In schimb, insuficiența paratiroidană tranzitorie a fost raportată
mult mai frecvent, la 6,9-46% dintre cazuri. Diagnosticul de insuficiența paratiroidiană cronică se
stabilește atunci când hipoparatiroidismul persistă mai mult de 6 luni postoperator.
A doua cauză de hipoparatiroidism la adulți o constituie etiologia autoimună. Aceasta poate să fie
izolată sau în cadrul unei poliendocrinopatii autoimune. În aceste cazuri insuficiența paratiroidiană este
determinată de anticorpi ce se dezvoltă împotriva receptorului pentru calciu (anticorpi anti-CaSR), pe
care-l blochează, astfel fiind inhibată secreția PTH-ului.
Cauzele genetice ale hipoparatiroidismului trebuie luate în considerare mai ales la copii. Insuficiența
paratiroidiană cronică poate fi întalnită în cadrul sindromului di George sau poate fi determinată de
mutații care afectează gena ce codează pre-pro-PTH sau senzorul de calciu (CaSR) de la nivelul
celulei paratiroidiene.
Hipomagnezemia severă sau hipermagnezemia pot să inducă un hipoparatiroidism funcțional. Un nivel
seric normal al magneziului este esențial pentru secreția normală a PTHului și pentru acțiunea
hormonului la nivelul receptorilor renali sau osoși. Corectarea nivelului anormal de magneziu
determină restabilirea unei funcții normale a paratiroidelor.
Uneori etiologia hipoparatiroidismului nu poate fi stabilită, acesta fiind etichetat ca idiopatic (vezi
anexa 1).
Fiziopatologie.
În toate cazurile, indiferent de etiologia insuficienţei paratiroidiene, scăderea secreţiei de parathormon
diminuă absorbţia calciului la nivelul intestinului şi reduce activitatea osteocitelor şi osteoclastelor. La
nivelul rinichiului scade fosfaturia. Tot la acest nivel, în lipsa PTH-ului scade hidroxilarea vitaminei
D.
Consecinţele sunt reducerea concentraţiei calciului din sânge şi creşterea fosfatemiei. Hipocalcemia
duce la creşterea excitabilităţii neuro-musculare, senzitive, vegetative şi a sistemului nervos central.
Tulburările trofice sunt secundare hipocalcemiei, iar o parte din fosfatul tricalcic ce se formează în
circulaţie datorită hiperfosfatemiei, se depune în oase, viscere şi vase. La o scădere a calcemiei totale
sub 7 mg/dl poate apărea criza de tetanie.
DIAGNOSTIC DE LABORATOR ŞI PARACLINIC
Diagnosticul pozitiv rezidă în demonstrarea hipocalcemiei cu PTH normal sau scăzut.
Evaluări recomandate:
1. Parametrii metabolismului fosfo-calcic (obligatorii):
– Calcemia totală corectată (în raport de albuminemie) sau calciul ionic măsurat direct sunt
scăzute la mai multe determinări;
– Fosfatemia* este crescută sau la limita superioară a normalului;
– Fosfataza alcalină este normală (în lipsa unor afecțiuni hepatice sau boli inflamatorii intestinale
care să justifice o eventuală creștere);
– Calciuria şi fosfaturia sunt scăzute;
– Magneziemia trebuie determinată pentru a exclude o hipo- sau hipermagneziemie ca și cauză a
insuficienței paratiroidiene;
– 25-OH-vitamina D trebuie determinată pentru a exclude un deficit de vitamina D ca și cauză de
hipocalcemie. În deficitul de vitamina D, hipocalcemia este însoțită de o fosfatemie scăzută sau
la limita inferioară a normalului și de valori crescute ale PTH.
2. Dozarea PTH-ului (obligatorie): PTH-ul este scăzut, dar poate fi și normal, valoare care este
considerată inadecvată în raport cu hipocalcemia (în condițiile unei funcții normale a glandelor
paratiroide, hipocalcemia ar fi însoțită de o creștere reactivă a PTH)
3. Explorări electrice:
– Electromiograma (EMG) evidenţiază activitate musculară repetitivă – dublete, triplete sau
multiplete în repaus sau după hiperpnee;
– Electrocardiograma (ECG) prezintă modificări caracteristice: alungirea intervalului QT, iar
unda T este amplă, ascuţită şi simetrică; modificările ECG se remit după administrarea de
calciu I.V.;
– Electroencefalograma (EEG) poate evidenţia modificări iritative difuze, fără să existe un traseu
caracteristic tetaniei;
4. Testele genetice pot fi utile și sunt indicate pentru a stabili etiologia insuficienței paratiroidiene,
atunci când aceasta nu este cunoscută: analiza genei care codifică CaSR, GATA3 sau proteina AIRE
(autoimmune regulator), teste pentru diagnosticul sindromului di George;
5. Teste hormonale, utile pentru diagnosticul altor insuficiențe hormonale, în cadrul
poliendocrinopatiilor autoimune.
*Termenul de fosfatemie este sinonim în acest protocol cu cel de fosforemie și reprezintă concentrația fosforului anorganic
din plasma sanguină
TRATAMENT
Tratamentul în hipoparatiroidism urmărește înlăturarea simptomelor induse de hipocalcemie și
creșterea calității vieții pacienților. Tratamentul profilactic se referă la o serie de precauţii care
trebuie luate în cursul operaţiilor pe tiroidă şi paratiroide.
Tratamentul igieno-dietetic presupune administrarea unei diete bogată în lactate și săracă în fosfați.
Dintre alimente, laptele și brânzeturile reprezintă cea mai importantă sursă alimentară de calciu.
Obiectivele tratamentului în insuficiența paratiroidiană sunt:
– normalizarea calcemiei sau cel puțin menținerea ei la valori apropiate de limita inferioară a
normalului,
– dispariția simptomelor și semnelor clinice determinate de hipocalcemie,
– menținerea excreției urinare de calciu în limite normale,
– normalizarea fosfatemiei, astfel încât produsul calciu-fosfat să fie sub 55mg2 /dl2
Tratamentul de urgență, în criza de tetanie, trebuie instituit rapid. Scăderea calcemiei se combate cu
calciu gluconic 10% administrat în injecţie intravenoasă lent, 20 – 60 ml, dar doza poate fi și mai mare.
Practic nu se scoate acul din venă până când nu se rezolvă criza de tetanie. Uneori este necesară
continuarea administrării de calciu gluconic în perfuzie lentă cu ser sau glucoză. Se asociază
întotdeauna şi un sedativ injectabil intramuscular, cum ar fi Fenobarbital, Diazepam, Clorpromazină,
etc.
Tratamentul de fond se face prin administrarea vitaminei D activată şi a preparatelor de calciu.
Acest tratament are ca obiectiv menţinerea calcemiei la limita inferioară a normalului, prevenirea
crizelor de tetanie şi a complicaţiilor determinate de hipocalcemie.
Vitamina D se asociază obligatoriu preparatelor de calciu orale, recomandabil sub formă activată,
deoarece în insuficienţa paratiroidiană este redusă hidroxilarea renală a vitaminei D, aceasta fiind
dependentă de PTH. Se recomandă Alpha-D3 (Alpha-calcidol) 0,5-4 μg/zi sau Calcitriol în doză de
0,25-2 μg/zi.
Calciul necesar poate proveni din suplimente administrate oral sau din alimentație. Se recomandă un
aport zilnic de calciu elemental de 800-2000 mg/zi, adminstrat în mai multe prize. Capacitatea de
absorbție a calciului este limitată la 500 mg per adminstrare, de aceea se recomandă ca tratamentul să
fie divizat în mai multe prize zilnice. Este bine ca administrarea să se facă în timpul mesei sau după
mâncare, eventual cu o băutură pe bază de citrice, pentru creşterea acidităţii gastrice, ce favorizează
ionizarea și absorbția calciului. Calciul cel mai folosit este carbonatul de calciu. Citratul de calciu se
recomandă pacienților cu aclorhidrie sau celor ce folosesc antisecretorii gastrice.
Tratamentul substitutiv cu PTH intact (rhPTH(1-84)) sau analogi de PTH (rhPTH(1-34)) nu se
recomandă de rutină.
I. INDICAȚII TERAPEUTICE
Hormonul paratiroidian (ADNr) este indicat ca tratament adăugat la pacienții adulți cu
hipoparatiroidism cronic, care nu poate fi controlat în mod adecvat doar cu terapia standard cu
preparate de calciu și vitamina D activată.
Scopul tratamentului cu hormonul paratiroidian (ADNr) este de a obține controlul calcemiei și de a
reduce simptomele. Optimizarea parametrilor metabolismului fosfo-calcic trebuie să se realizeze cu
respectarea ghidurilor terapeutice curente pentru tratamentul hipoparatiroidismului.
Înainte de inițierea tratamentului cu hormonul paratiroidian (ADNr) și în timpul acestuia:
– Este necesară confirmarea faptului că rezervele de 25-OH vitamina D sunt suficiente.
– Este necesară confirmarea faptului că valoarea magneziului seric se încadrează în intervalul de
referință.
II. CRITERII DE INCLUDERE ÎN TRATAMENTUL CU HORMONUL PARATIROIDIAN
(ADNr)
1. Pacienți cu vârsta peste 18 ani
2. Se încadrează în una din următoarele situații:
a. Hipoparatiroidism cronic imposibil de controlat sub tratament standard (reprezentat de calciu si
analogi activi de vitamina D in doze maximale cel puțin 6 luni) și calcemie sub 8 mg/dl
(2.0mmol/l) sau semne și simptome de hipocalcemie și calcemie serică corectată < 8,2 mg/dl
(2.05mmol/l).
b. Hipoparatiroidism sub terapie standard în dozele maximale cu persistența a minim 2 din
următoarele criterii:
– hipercalciurie >300 mg/24h sau >4mg/kgc/24h
– hiperfosfatemie >6 mg/dl
– produs calciu x fosfor serice >55mg2
/dl2
– nefrolitiază
– nefrocalcinoză
– boală cronică renală cu rata de filtrare glomerulară <60 ml/min (calculata prin formula
CKD EPI sau MDRD)
3. Parametrii de evaluare minimă şi obligatorie pentru iniţierea tratamentului cu hormonul
paratiroidian (ADNr)
– dosar medical cu documentarea etiologiei hipoparatiroidismului și schemei de tratament urmate
(durată, preparate, posologie)
– metabolism fosfo-calcic – calciu total, fosfor, magneziu, fosfatază alcalină, albumină,
– creatinină, rata de filtrare glomerulară (calculată prin formula CKD EPI sau MDRD), ionogramă
serică – sodiu, potasiu
– valori PTH scăzute sau inadecvate pentru valoarea calcemiei serice corectate
– valori ale 25 OH vitamina D > 20 ng/ml
4. Evaluări complementare – nu sunt obligatorii pentru inițierea terapiei:
– Electromiograma (EMG) evidenţiază activitate musculară repetitivă – dublete, triplete sau
multiplete în repaus sau după hiperpnee;
– Electrocardiograma (ECG) prezintă modificări caracteristice: alungirea intervalului Q-T, iar unda
T este amplă, ascuţită şi simetrică; modificările ECG se remit după administrarea de calciu I.V.;
– Electroencefalograma (EEG) poate evidenţia modificări iritative difuze, dar fără ca să existe un
traseu caracteristic tetaniei;
– Testele genetice pot fi utile și sunt indicate pentru a stabili etiologia insuficienței paratiroidiene,
atunci când aceasta nu este cunoscută: analiza genei care codifică CaSR, GATA3 sau proteina
AIRE (autoimmune regulator), teste pentru diagnosticul sindromului di George;
– Teste hormonale, utile pentru diagnosticul altor insuficiențe hormonale, în cadrul
poliendocrinopatiilor autoimune
III. SCHEMA TERAPEUTICĂ A PACIENTULUI ÎN TRATAMENT CU HORMONUL
PARATIROIDIAN (ADNr)
a) Mod de administrare – Hormonul paratiroidian (ADNr) este adecvat pentru autoadministrare de
către pacient. Pacienții trebuie să fie instruiți de către medicul care prescrie sau de asistenta medicală
cu privire la tehnica de injectare corectă, în special în timpul perioadei de inițiere a tratamentului.
Fiecare doză trebuie administrată prin injectare subcutanată, o dată pe zi, în fiecare zi în cealaltă
coapsă. Este interzis ca hormonul paratiroidian (ADNr) să fie administrat intravenos sau intramuscular.
b) Doze
1. Tratamentul trebuie inițiat cu o doză de 50 micrograme, o dată pe zi, administrată prin injectare
subcutanată la nivelul coapsei (a se injecta alternativ, în fiecare zi, în cealaltă coapsă).
2. La pacienții care utilizează vitamina D activă, doza de vitamina D activă trebuie scăzută cu 50%,
dacă valoarea calciului seric înainte de inițierea tratamentului cu hormonul paratiroidian (ADNr)
depășește 7,5mg/dl (1,87 mmol/l).
3. La toți pacienții se va menține doza de supliment de calciu.
4. Doza de vitamina D activă sau de supliment de calciu sau ambele trebuie ajustate în funcție de
valoarea calciului seric și de evaluarea clinică (adică semne și simptome de hipocalcemie sau
hipercalcemie).
5. Se repetă pasul 4 până când sunt atinse obiectivele tratamentului (vezi mai sus)
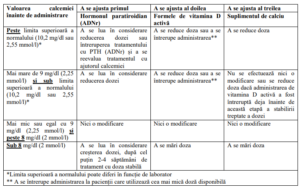
c) Ajustarea dozelor – in tabelul nr. 1 sunt prezentate recomandări de ajustare a dozei de ADNr, de
vitamina D activă și de supliment de calciu, în funcție de valoarea calciului seric (Conversie calciu 1
mmol/l = 4 mg/dl)
Tabelul 1. Ajustarea dozei de hormon paratiroidian (ADNr), vitamina D activă și de supliment de
calciu
d) Reacții adverse – Rezumatul profilului de siguranță
Cele mai frecvente reacții adverse în rândul pacienților tratați cu hormonul paratiroidian (ADNr) au
fost hipercalcemia, persistența hipocalcemiei și manifestările clinice asociate cu acestea, inclusiv
cefalee, diaree, vărsături, parestezie, hipoestezie și hipercalciurie. În studiile clinice, aceste reacții au
fost în general de severitate ușoară până la moderată și tranzitorii, și au fost abordate terapeutic prin
ajustarea dozelor de hormon paratiroidian (ADNr), calciu și/sau vitamina D activă.
IV. CRITERIILE DE EVALUARE A EFICACITĂŢII TERAPEUTICE URMĂRITE ÎN
MONITORIZAREA PACIENŢILOR DIN PROGRAMUL TERAPEUTIC CU HORMONUL
PARATIROIDIAN (ADNr)
Reevaluările pentru monitorizarea pacienţilor din programul terapeutic cu hormon paratiroidian
(ADNr) vor fi efectuate de un medic specialist endocrinolog, numit mai jos medic evaluator.
1. Perioadele de timp la care se face evaluarea (monitorizarea sub tratament)
a. Evaluari la 2-5 zile la ajustări ale dozelor de tratament pînă la stabilizarea calcemiei in limite
normale
b. Evaluări periodice la 6 luni în cazul stabilizării calcemiei:
– evaluarea simptomatologiei, chestionare de calitate a vieții
– metabolism fosfo-calcic – calcemie serică totală, albumină, fosfor seric, magneziu,
fosfatază alcalină, calciurie/24h, creatinină, rată de filtrare glomerulară
– documentare niveluri adecvate vitamina D – dozare 25 OH vitamina D cu valori >20ng/ml
– evaluări complementare – electrocardiogramă
2. Criterii de eficacitate terapeutică:
– concentrație a calciului seric înainte de administrarea dozei zilnice de hormon paratiroidian
(ADNr) de 8-9 mg/dl (2,0 – 2,25 mmol/l) și o concentrație a calciului seric la 8-12 ore după
administrare <10,2 mg/dl (2,55 mmol/l)
– dispariția simptomelor și semnelor clinice determinate de hipocalcemie,
– menținerea excreției urinare de calciu în limite normale,
– normalizarea fosfatemiei, astfel încât produsul calciu x fosfor să fie sub 55mg2 /dl2
3. Criterii de ineficienţă terapeutică:
– simptomatologie necontrolată
– valori ale calcemiei <8 mg/dl (2mmol/l) înainte de administrarea hormonul paratiroidian
(ADNr)
– calciurie peste limita superioară a valorilor normale pentru vârstă și sex
– produs calciu x fosfor peste 55 mg2 /dl2
V. CRITERIILE DE EXCLUDERE SAU ÎNTRERUPERE A TRATAMENTULUI CU
HORMONUL PARATIROIDIAN (ADNr)
Hormonul paratiroidian (ADNr) este contraindicat la pacienții:
– cu hipersensibilitate la substanța activă sau la oricare dintre excipienți
– care sunt tratați sau au fost tratați anterior prin radioterapie la nivelul scheletului
– cu tumori maligne la nivelul scheletului sau metastaze osoase
– care au risc inițial crescut de osteosarcom, cum sunt pacienții cu boala Paget osoasă sau
tulburări ereditare
– cu valori crescute inexplicabile ale fosfatazei alcaline specific osoase
– cu pseudohipoparatiroidism.
Criterii de excludere:
– Oricare din contraindicațiile de mai sus
– Complianță scăzută – se va monitoriza prin jurnal de administrare al pacientului cu
menționarea numărului lotului medicamentului administrat și prin cuantificarea flacoanelor
utilizate.
La pacienții la care se suspicionează hipoparatiroidism tranzitor, după o perioadă de 6 luni se va
întrerupe tratamentul cu hormonul paratiroidian (ADNr) cu reevaluarea metabolismului fosfo-calcic și
reinițiere a terapiei în caz de persistență a hipoparatiroidismului.
Întreruperea temporară sau definitivă bruscă a tratamentului cu hormonul paratiroidian (ADNr) poate
duce la hipocalcemie severă și trebuie să fie asociată cu monitorizarea valorilor calciului seric și
ajustarea, dacă este necesară, a surselor exogene de calciu și/sau vitamina D activă
VI. PRESCRIPTORI
Iniţierea și continuarea tratamentului se face de către medicii endocrinologi, cu respectarea
prevederilor prezentului protocol;
Inițierea tratamentului se va face într-o unitate spitalicească cu paturi cu posibilitate de monitorizare a
calcemiei la 12 ore.
Evaluările periodice sub tratament se efectuează de către medicul endocrinolog și se vor documenta în
dosarul de monitorizare al pacientului
Sistarea tratamentului se va face sub supraveghere medicală în unități sanitare cu paturi cu posibilitatea
monitorizării calcemiei la 12 ore.
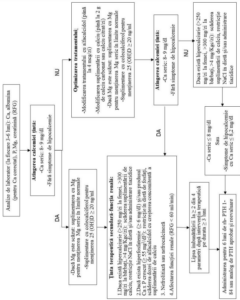
Figura 1 . Schema terapeutică a hipoparatiroidismului
Legendă: P – fosfor, Mg – magneziu, Ca –calciu, Ca x P –produsul calciu x fosfor, RFG –rata filtrării glomerulare
Calciu corectat = Ca total seric (mg/dl) + 0,8 x [4 – albumina serică (mg/dl)]
Anexa 1
Cauzele insuficienței paratiroidiene
Autor: FormareMedicala.ro









